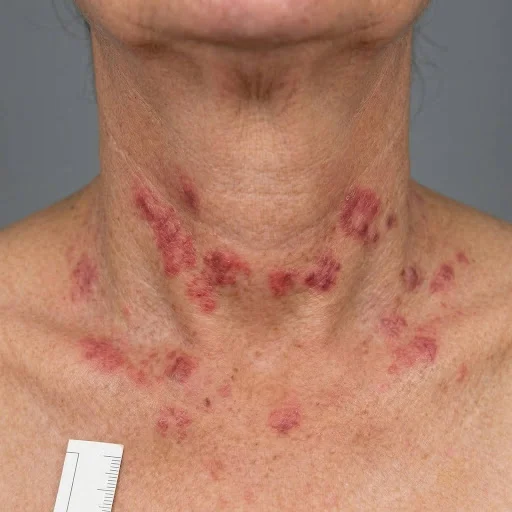
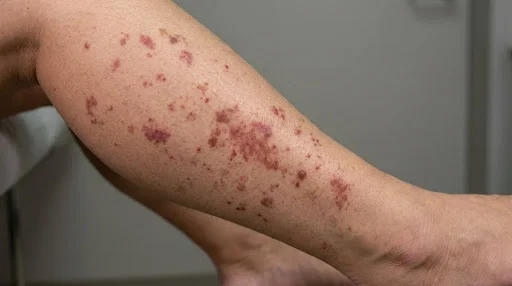
Hidradenitis supurativa: datos clave que debes conocer

La hidradenitis supurativa, también conocida como hidrosadenitis supurativa, es una enfermedad dermatológica crónica que afecta significativamente la calidad de vida de quienes la padecen. A continuación, te presentamos 10 informaciones esenciales sobre esta condición:
Definición y prevalencia
La hidradenitis supurativa es una enfermedad autoinflamatoria crónica que afecta los folículos pilosos en áreas con glándulas apocrinas. Se estima que alrededor del 1% de la población sufre de hidradenitis supurativa, lo que en España representaría aproximadamente 500.000 personas afectadas.
Características y síntomas
Lesiones complejas: Las lesiones de la hidradenitis supurativa no son simples granos, sino nódulos dolorosos, abscesos y fístulas que drenan pus, afectando las capas profundas de la piel.
Zonas afectadas: La hidradenitis supurativa aparece principalmente en:
- Axilas
- Ingles
- Genitales
- Glúteos
- Zonas submamarias (en mujeres)
- Cuero cabelludo
Estas áreas son particularmente sensibles y su afectación puede limitar la movilidad y causar molestias diarias.
Impacto en la calidad de vida
La hidradenitis supurativa tiene un impacto significativo en la calidad de vida de los pacientes, afectando sus relaciones interpersonales, autoestima e imagen personal. En casos graves, puede asociarse con trastornos emocionales como ansiedad y depresión.
Progresión de la enfermedad
Si no se trata, la hidradenitis supurativa tiende a empeorar gradualmente:
- Los brotes se vuelven más frecuentes y extensos
- Se pueden formar túneles bajo la piel conectando las lesiones
- Aparecen cicatrices a medida que sanan las lesiones
Es importante destacar que la velocidad de progresión y la gravedad de los síntomas varían mucho entre individuos. Algunas personas pueden tener casos leves que progresan lentamente, mientras que otras pueden experimentar un empeoramiento rápido de la condición.
Dado que los síntomas iniciales pueden confundirse con otras afecciones de la piel, es crucial consultar a un dermatólogo si se experimentan bultos recurrentes o persistentes en las áreas típicamente afectadas por la hidradenitis supurativa. Un diagnóstico temprano puede ayudar a controlar mejor la enfermedad y prevenir complicaciones a largo plazo.
Diagnóstico y tratamiento
Retraso en el diagnóstico: Uno de los mayores desafíos de la hidradenitis supurativa es el retraso en su diagnóstico, que puede tardar hasta 8 años desde la aparición de los primeros síntomas.
Tratamiento personalizado: El manejo de la hidradenitis supurativa se adapta a la gravedad de cada caso. En formas leves, se utilizan tratamientos tópicos, antibióticos orales y depilación láser. Para casos más graves, se recomiendan fármacos biológicos y cirugía específica.
Tipos de hidradenitis supurativa:
1. Forma folicular: Afecta al 65% de los pacientes, caracterizada por puntos negros y nódulos superficiales.
2. Forma inflamatoria: Menos común pero más grave, produce grandes bultos con secreción y fístulas.
Enfermedades asociadas
La Hidradenitis supurativa (HS) rara vez se presenta como una condición aislada, sino que frecuentemente coexiste con diversas afecciones médicas, lo que subraya su naturaleza compleja y multifactorial. Esta interrelación con otras patologías no solo complica el diagnóstico, sino que también influye significativamente en el enfoque terapéutico y el pronóstico del paciente.
Síndrome de ovario poliquístico (SOP): La HS muestra una asociación notable con el SOP, especialmente en mujeres. Ambas condiciones comparten factores de riesgo comunes, como la resistencia a la insulina y el hiperandrogenismo, lo que podría explicar su frecuente coexistencia.
Obesidad: Existe una fuerte correlación entre la HS y el sobrepeso u obesidad. El exceso de tejido adiposo puede exacerbar la inflamación y la fricción en las áreas afectadas, agravando los síntomas de la HS.
Diabetes mellitus: La HS se asocia con un mayor riesgo de desarrollar diabetes tipo 2, posiblemente debido a la inflamación crónica y la resistencia a la insulina que caracteriza a ambas condiciones.
Enfermedades inflamatorias intestinales: Particularmente la enfermedad de Crohn, muestra una prevalencia aumentada en pacientes con HS. Ambas comparten mecanismos inflamatorios similares y pueden afectar las mismas áreas anatómicas.
Trastornos articulares: La artritis, especialmente la espondiloartritis, se observa con mayor frecuencia en pacientes con HS, sugiriendo una posible conexión autoinmune o inflamatoria sistémica.
Autocuidado y perspectivas futuras
El autocuidado es fundamental para manejar la hidradenitis supurativa. Se recomienda no ocluir las lesiones, permitir su drenaje adecuado y mantener una buena higiene. Además, se espera que en el futuro surjan nuevos medicamentos que ofrezcan mejores opciones de tratamiento para los pacientes con hidradenitis supurativa.
¿Necesitas conocer más detalles?
Puedes encontrar más información acerca de esta enfermedad dermatológica en el artículo desarrollado por nuestros especialistas, el Dr Ricardo Ruiz y el Dr. Javier García, para El confidencial.

 91 444 97 97
91 444 97 97