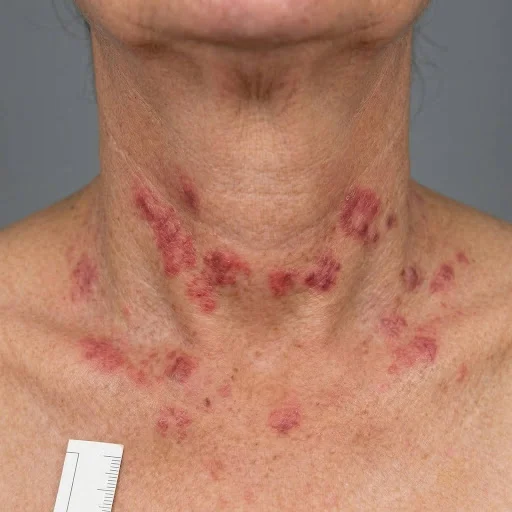
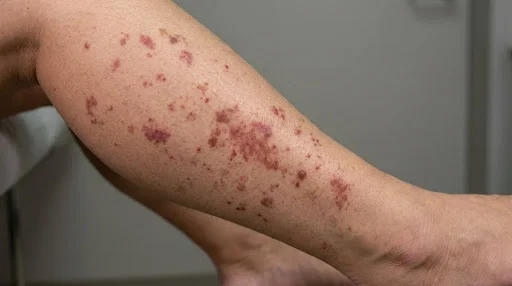
La psoriasis es una enfermedad crónica de la piel muy frecuente y que se manifiesta de formas muy variadas, cursando en brotes con periodos de mejoría y empeoramiento y que a veces dura toda la vida.
No es contagiosa, en contra de lo que algunas personas puedan creer. Puede haber antecedentes familiares, sobre todo en aquellos pacientes en los que aparece precozmente.
Suele aparecer entre los 15 y los 30 años, aunque puede ocurrir en cualquier época de la vida.
Hay factores externos que pueden desencadenar brotes y que por tanto deben ser evitados en la medida de lo posible. Entre ellos destacan:
· Traumas físicos (fenómeno de Koebner). Algunos pacientes desarrollan lesiones de psoriasis en zonas de la piel que han sufrido algún trauma o rascado. Es importante controlar el picor, pues el rascado favorece la aparición y cronicidad de las lesiones.
· Infecciones. La psoriasis en gotas aparece frecuentemente una o dos semanas después de una faringitis por estreptococo. La infección por el virus de la inmunodeficiencia humana (VIH) también se considera un factor desencadenante.
· Estrés. Muchos pacientes tienen la percepción de que las situaciones de estrés empeoran su enfermedad, y casi todos los pacientes mejoran en vacaciones.
· Fármacos. Tras el uso prolongado de algunos fármacos se pueden desencadenar brotes o empeorar los ya existentes.
Diagnóstico
Las lesiones son muy características. Para identificarla, suele ser suficiente el diagnóstico clínico: pocas veces se hacen exploraciones complementarias.
La lesión elemental se presenta como una mancha roja o rosada de tamaño variable, a veces elevada, con bordes bien delimitados y cubierta por escamas blanquecinas.
Aparecen con mayor frecuencia de forma simétrica y sobre áreas de piel expuestas a roces externos, por lo que con frecuencia se localizan en codos, antebrazos, rodillas o región lumbosacra.
También es frecuente encontrar psoriasis en el cuero cabelludo y las uñas.
La expresión clínica de la psoriasis puede ser muy variada, desde formas muy leves con pocas lesiones hasta psoriasis que afectan a toda la piel.
Además de la manifestación más frecuente que hemos comentado, podemos encontrar:
· Psoriasis invertida. Es como el negativo de la psoriasis vulgar. Las zonas que se afectan son las flexuras (axilas e ingles) y apenas tienen escamas.
· Psoriasis en gotas. Aparecen manchas más pequeñas en tronco y extremidades, generalmente en niños o adultos jóvenes. Suele existir un antecedente de infección de garganta.
· Psoriasis eritrodérmica. Manifestación grave de psoriasis que afecta a toda la piel que se presenta roja y con escamas.
· Psoriasis pustulosa. Además de las lesiones típicas previamente descritas, aparecen pequeñas cavidades llenas de pus llamadas pústulas. Existe una forma generalizada y una forma localizada en palmas y plantas.
· Psoriasis ungueal. La psoriasis con frecuencia afecta a las uñas, tanto de las manos como de los pies. Cuando es la primera y única manifestación de la psoriasis, a veces los pacientes han sido diagnosticados de hongos y tratados sin resultado. Los cambios más frecuentes son piqueteado ungueal (como si hubieran pinchado la lámina ungueal con una aguja), descamación por debajo de la uña, o unas manchas amarillas mal definidas que llamamos manchas de aceite. La afectación de las uñas habitualmente es difícil de tratar.
· Psoriasis de cuero cabelludo. Es una forma muy frecuente y su expresión es muy variable, acompañándose con frecuencia de manchas de psoriasis en otras partes del cuerpo. Cuando aparece sólo en la cabeza y se presenta como mínima descamación del cuero cabelludo puede ser indistinguible de la dermatitis seborréica o la caspa.
En algunos pacientes puede aparecer afectación de las articulaciones en el curso de la enfermedad, y esta afectación debe ser evaluada por un reumatólogo.
Para el diagnóstico y el tratamiento de la enfermedad debe acudir a su dermatólogo. Puedo obtener más información en la página web: accionpsoriasis.org (web de la Fundación Americana de Psoriasis). También puede acudir a Acció Psoriasis, la asociación sin ánimo de lucro de pacientes con psoriasis (tfno: 932804622, psoriasi@pangea.org)
Tratamiento
El tratamiento debe ir enfocado a controlar el brote existente puesto que ningún tratamiento es definitivo. Sin embargo, desde hace unos años, disponemos de fármacos que consigue remisiones prolongadas y podemos controlar la enfermedad durante un tiempo indefinido.
La elección del abordaje dependerá de las características y extensión de las lesiones y de las características personales del paciente. En algunos es suficiente con tratamientos de aplicación local, pero en otros puede ser necesario combinarlos con medicamentos orales.
Entre los tratamientos locales se utilizan fundamentalmente los corticoides tópicos.
Si la psoriasis es más extensa se utiliza exposición a UVB, PUVA (exposición a luz UVA dos horas después de la toma de una sustancia fotosensibilizante) o sustancias que modulan el sistema inmune.
Algunos de estos tratamientos están contraindicados en el embarazo, por lo que antes de intentar concebir se debe comunicar al médico.
Los fármacos biológicos se administran por vía subcutánea en la consulta con una periodicidad variable (desde bisemanal hasta trimestral) y consiguen tasas de aclaramiento casi total en un porcentaje muy elevado de pacientes. Son moléculas que bloquean vías inflamatorias especificas que están alteradas en la psoriasis, corrigiéndolas para evitar que salgan nuevas lesiones.
La mayoría de los pacientes mejoran de sus lesiones con la exposición solar, aunque también hay algunos pocos que pueden empeorar en verano. Es conveniente una exposición solar adecuada y sin riesgos evitando las quemaduras solares. La respuesta al sol no es inmediata y los periodos de remisión son muy variables.
Decálogo de la psoriasis
1.- LA PSORIASIS ES UNA ENFERMEDAD AUTOINMUNE, ES DECIR, QUE LA PROVOCA NUESTRAS PROPIAS DEFENSAS.
Es una enfermedad cutánea inflamatoria, autoinmunitaria, crónica y recidivante que cursa a brotes de intensidad variable. No es contagiosa. Afecta al 1-3% de la población, sin predominio de sexo. La enfermedad se debe a un recambio acelerado de las células de la piel mediado por un fallo en el sistema inmune.
2.- HAY UN COMPONENTE HEREDITARIO Y OTRO AMBIENTAL.
Se sabe que existe una predisposición genética (factor hereditario) y que algún estímulo como ciertas infecciones, traumatismos, estrés emocional o algunos medicamentos, (litio, betabloqueantes, etc), actúan como factor desencadenante de la enfermedad. Por este motivo puede aparecer en distintas etapas de la vida.
3.-EXISTEN MUCHOS TIPOS DE PSORIASIS. CADA TRATAMIENTO DEBE SER PERSONALIZADO.
No hay un solo tipo de psoriasis. Existen varias formas distintas que pueden manifestarse incluso en un mismo paciente. Pueden aparecer placas en las articulaciones, en la cabeza, en los pliegues corporales e incluso en las uñas. Estas diferentes formas obligan a programas de tratamiento individualizando en función del tipo de psoriasis y características de cada paciente (gravedad de la enfermedad, historial médico, estado de ánimo, etc). El tratamiento debe enfocarse de una manera global y continua, teniendo en cuenta tanto aspectos físicos como psicológicos, familiares y sociales de los pacientes.
4.- LA PSORIASIS NO SOLO AFECTA LA PIEL.
La psoriasis es una enfermedad sistémica. Aumenta el riesgo de síndrome metabólico (hipertensión, sobrepeso, alteraciones en el manejo de lípidos y azúcares). Por este motivo insistimos en unas recomendaciones dietéticas para poder mejorar la enfermedad. Es aconsejable , tener una dieta exenta en azúcares refinados, grasas animales, grasas saturadas (fritos, dulces), alcohol, picantes… Se recomienda el consumo abundante de verdura y fruta fresca, así como evitar el exceso de tabaco, alcohol y bebidas excitantes (café, te verde, cafeína en refrescos). Es importante incrementar en la dieta la ingesta de ácidos grasos poliinsaturados Omega 3 y 6 ya que se ha demostrado que en algunos pacientes pueden mejorar la evolución de la psoriasis.
Es poco frecuente pero la psoriasis puede tener afectación articular o lo que llamamos artritis psoriásica que ocasiona fenómenos inflamatorios articulares de curso crónico. La psoriasis, aunque es un proceso benigno, tiene gran impacto en la calidad de vida de los afectados, fundamentalmente por su repercusión estética, generando estrés y ansiedad en algunos pacientes, que a su vez actúan como desencadenantes o perpetuadores del brote.
Por estos motivos, la atención al paciente con psoriasis debe ser integral y, en ciertas ocasiones, precisa de otros especialistas (endocrino, reumatólogo, psicólogo).
5.- LAS CREMAS SON UNA PARTE IMPORTANTE DEL TRATAMIENTO.
Por lo general, los pacientes con psoriasis leve se controlan con tratamiento tópico. Mantenga su piel hidratada, evite jabones agresivos, duchas muy calientes y evite el rascado. Insistimos en que se realice un tratamiento tópico correcto a fin de poder controlar los brotes de psoriasis. Indique a su dermatólogo las características de su tratamiento tópico ideal y mediante la formulación magistral intentaremos adaptar los tratamientos para una mejor aplicación.
6.- LA FOTOTERAPIA DEBE SER EL PRIMER ESCALON DE TRATAMIENTO SISTEMICO.
El tratamiento sistémico está indicado en los pacientes con formas más severas. La fototerapia es el primer escalón de tratamiento ya que ha demostrado gran eficacia, pocos efectos adversos y periodos largos de remisión. Tenemos oportunidad de hacerlo en la clínica o mediante el alquiler de dispositivos domiciliarios.
7.- LOS TRATAMIENTOS SISTEMICOS DEBEN SER REVISADOS POR EL DERMATOLOGO.
Hoy existen muchos fármacos muy eficaces para limpiar” su psoriasis. Cuando se realice un tratamiento, según la severidad del cuadro clásico o biológico, es obligatorio un control periódico por parte del médico. Debe acudir a las revisiones y realizarse las pruebas que se le indiquen para minimizar los posibles efectos secundarios. El uso prudente de fármacos y los llamados fármacos biológicos han revolucionado el manejo de las psoriasis extensas, ayudando a mejorar la calidad de vida de nuestros pacientes.
8.- HAY QUE APRENDER A VIVIR CON LA PSORIASIS.
Explique a sus familiares, amistades y a sus compañeros de trabajo en qué consiste su enfermedad. No le conviene ocultarla, enseñe su piel, hasta un 80% de los pacientes con psoriasis mejoran las lesiones con la luz solar.
9.- SELECCIONE MUY BIEN LA INFORMACION QUE LEE EN INTERNET.
Hay mucha información en internet, pero no toda la información publicada es cierta y en algunas páginas pueden ofrecerse productos milagro. Pregunte a su dermatólogo. Pertenecer a una asociación de pacientes con psoriasis favorece una actitud proactiva hacia la enfermedad que beneficia su control y su buena evolución.
AEPSO (Asociación Civil para el Enfermo de Psoriasis)
IFPA (INTERNATIONAL FEDERATION OF PSORIASIS ASSOCIATIONS)
Asociación Española de pacientes con psoriasis
10.- SU DERMATOLOGO DEBE AJUSTAR EL TRATAMIENTO A SU TIPO DE PSORIASIS Y A SUS CARACTERISTICAS PERSONALES.
Es importante analizar los motivos de la enfermedad y la aparición de sus brotes, ya que cada individuo es distinto y su recuperación dependerá de factores intrínsecos y extrínsecos, que no pueden ser globalizados. Los dermatólogos estamos para ayudarle, para intentar disminuir los síntomas de su enfermedad e intentar procurarle una mayor calidad de vida.

 91 444 97 97
91 444 97 97